编者按
2025年12月4-6日,以“共筑心体系·践行心健康”为主题的2025心血管健康大会在北京顺利召开。会上,广东省人民医院冯颖青教授围绕“早筛早治:从中外指南看高血压患者肾脏保护的重要性”进行报告,报告结合最新临床数据及实践经验,系统剖析了高血压与慢性肾脏病(CKD)的相互作用机制,着重强调了早期筛查的核心价值,并深入解读了当前指南推荐的管理策略及药物治疗进展。

高血压与CKD:被低估的“孪生杀手”
随着慢性肾脏病(CKD)发病率逐年攀升,高血压合并CKD的临床现象已不容忽视。流行病学数据显示,我国30-79岁成人高血压患病人数高达2.35亿,年龄标准化患病率为23.2%,该患病率不仅居高不下,且持续呈上升趋势[1]。更值得关注的是,约三分之一的高血压患者合并CKD,这一发生率与CKD的定义直接相关[2]。根据国际指南,CKD的诊断标准为肾脏结构或功能异常持续至少3个月,满足以下任一条件即可诊断:①存在肾脏结构异常,如白蛋白尿(UACR≥30mg/g)、尿沉渣异常、肾小管病变、组织学或影像学异常、肾移植病史;②肾脏功能异常,即估计肾小球滤过率(eGFR)低于60 ml/(min·1.73m2)[3]。若以简单易行的微量白蛋白尿(MAU)作为标准,高血压人群中CKD的发生率高达42.8%[4],这凸显了该人群早期筛查CKD的迫切必要性。
心内科医生频繁前往肾内科进行会诊,通常会诊的对象是合并高血压CKD患者。数据显示,CKD合并高血压的比例高达63%,随着肾功能减退,CKD患者的高血压患病率逐步上升(图1)[5],难治性高血压也多见于这一群体。根据2018~2019年中国大型流调数据,成人慢性肾脏病患病率为8.2%,患病人数约为1.15亿[6]。尽管这一比例略低于糖尿病的11.1%,然而,鉴于慢性肾脏病的隐匿性强、进展不可逆的特性,其实际危害不容小觑。
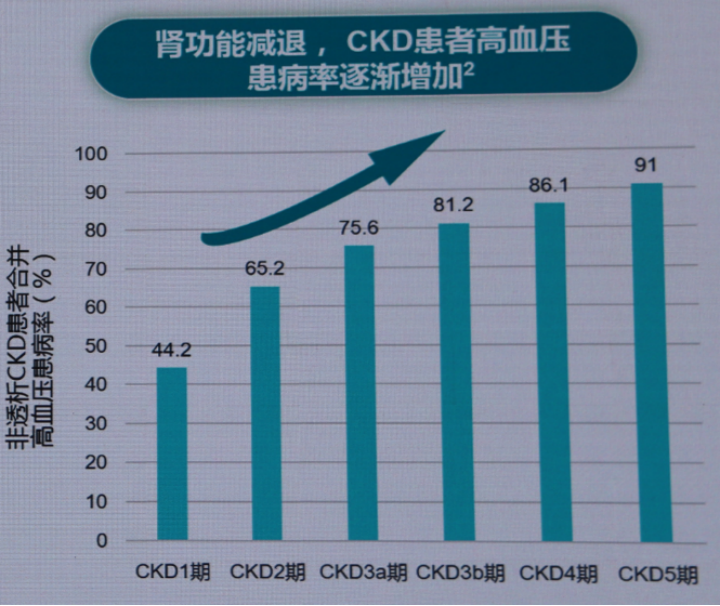
图1. CKD患者的高血压患病率
临床警示:从“亡羊补牢"到"未雨绸缪"
冯颖青教授分享了两个发人深省的临床案例:一位三十余岁男性患者,因长期忽视高血压管理且未进行靶器官损害筛查,直至全身水肿就诊时,血肌酐已飙升至700 μmol/L以上,eGFR骤降至不足10 ml/(min·1.73m2),最终被迫终身依赖透析维持生命;另一位年轻女性患者同样因高血压控制不力,年仅三十出头便因重度高血压并发卒中,余生只能在轮椅上度过。这些案例深刻警示我们,高血压的靶器官筛查同样至关重要,应纳入常规评估体系。早期发现的微量白蛋白尿若经规范干预,仍有逆转可能,但一旦进展至eGFR显著下降,治疗效果将大打折扣。
事实上,国际指南也强烈推崇这一理念!CKD的风险评估体系与高血压危险分层类似,需综合eGFR水平与白蛋白尿程度进行分层——eGFR分为6期(从G1正常至G5肾衰竭),白蛋白尿则对应正常/轻度、中度和重度升高三个等级。不同分期与分级的组合直接对应风险等级:eGFR越低、白蛋白尿越重,患者肾病进展及死亡风险越高,这一分层直观呈现病情风险的梯度变化。研究表明,即使eGFR尚在正常范围,一旦检出微量白蛋白尿,患者心血管风险已显著攀升[7]。一项荟萃分析证实,与无MAU的高血压患者相比,伴有MAU的患者发生主要不良心血管事件(MACE)及死亡的风险均大幅增高。同时,血压水平与终末期肾病(ESRD)风险紧密相关:与理想血压者相比,血压偏高患者的ESRD风险激增1.9倍(近两倍),且血压分级越高,风险攀升越显著[8]。因此,高血压合并CKD患者必须尽早启动筛查。
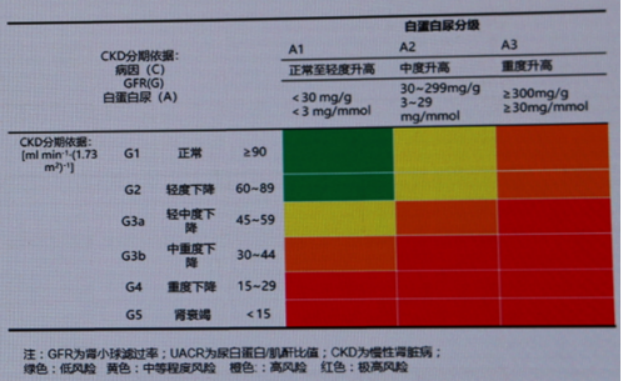
图2. CKD的分期
高血压与 CKD “形影不离”的机制解析与临床困境
那么,为何高血压与慢性肾脏病(CKD)总是相伴相生?其根源在于两者间形成的“双向恶化”恶性循环:高血压通过改变肾脏血流动力学并损伤内皮功能,导致肾小球内高压、高灌注及高滤过,最终引发肾小球硬化和肾小管间质炎症;而CKD引发的水钠潴留、交感神经激活及肾素-血管紧张素-醛固酮系统(RAAS)过度活化,又会进一步推升血压。这种相互作用使两者并存时,心血管不良事件与终末期肾病(ESRD)风险均急剧攀升。
然而,当前临床实践面临三大痛点:其一,检测率严重不足。心内科医生对CKD的诊疗意识薄弱——既未充分认知CKD与心血管疾病(CVD)间的恶性循环,亦未重视CKD筛查;其检测行为多仅旨在优化CVD药物治疗。其二,诊断率低下。过度依赖尿常规定性检测,忽视尿白蛋白/肌酐比值(UACR)定量分析,致使尿蛋白水平遭严重低估;即便完成检测,多数医生亦不出具书面诊断,认为CKD的诊治应属肾内科职责。其三,规范治疗率偏低。误将使用RAAS抑制剂(RAASi)等同于CKD治疗,对钠-葡萄糖共转运蛋白2抑制剂(SGLT-2i)的心肾保护作用及指南推荐缺乏认知;更有部分患者盲目服用"补肾"类中成药,徒增肾脏代谢负担。在基本公共卫生服务中,高血压随访不应仅聚焦血压数值,更应纳入UACR和血肌酐检测——这两项简便易行的指标可高效识别早期CKD患者。
指南推荐:充分评估高血压患者的靶器官损害
近年来,国内外指南对高血压合并CKD的管理策略进行了重要更新。《2023 ESH高血压管理指南》明确建议,在高血压确诊时即进行HMOD评估,以进行CV风险分层;并将高血压合并CKD3期[eGFR 30~59 ml/(min·1.73m2)]即为高危,合并CKD≥4期[eGFR<30 ml/(min·1.73m2)]则为极高危人群(图3)[10]。欧洲肾脏病协会(ERA)也发表立场声明,肯定了将CKD作为独立心血管危险因素的战略意义,并强调UACR是重要的独立危险因素[11]。这一理念与我国早前的专家共识一脉相承[12],但临床落地仍有差距。
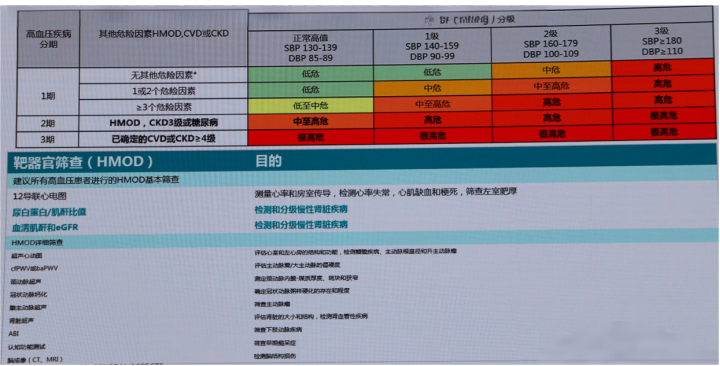
图3. 高血压患者风险分层与靶器官筛查
“心-肾-代谢综合征(CKM)”概念的提出,进一步拓展了诊疗范畴,将心血管疾病、CKD与代谢异常视为相互关联的整体疾病谱。DAPA-CKD研究是首个在广泛CKD人群(含1/3不合并2型糖尿病的患者)中开展的SGLT-2i类药物大型临床研究,结果表明,在标准治疗基础上联合该类药物,可使主要复合终点(eGFR持续下降≥50%、进展至终末期肾病、心血管或肾病相关死亡)风险显著降低39%[13]。值得关注的是,该研究中95.7%的受试者合并高血压,为高血压合并CKD的治疗提供了高级别循证医学证据。
临床实践:从筛查到治疗的全链条管理
针对高血压合并慢性肾脏病(CKD)的筛查策略,建议采用"双指标"方案:所有高血压患者都应检测UACR和血肌酐,并计算估算肾小球滤过率(eGFR)。UACR不仅有助于早期发现肾损伤,其水平本身还是心血管风险的独立预测因素;而eGFR分期,特别是区分3a期[eGFR 45~59 ml/(min·1.73m2)]与3b期[eGFR 30-44 ml/(min·1.73m2)],对制定治疗策略至关重要。基层医疗机构可配备便携式UACR检测设备,单次检测成本仅需数元,结果可在5分钟内获得,完全具备大规模推广的可行性。
在治疗方面,强调"规范优先"原则。《2023ESH高血压管理指南》推荐,对于高血压合并CKD患者,血管紧张素转换酶抑制剂(ACEI)或血管紧张素受体阻滞剂(ARB)作为基础治疗药物,应尽早启动并滴定至最大耐受剂量。对于eGFR≥20/25ml/(min·1.73m2)的CKD患者,无论是否合并糖尿病,钠-葡萄糖协同转运蛋白2抑制剂(SGLT-2i)获得IA类推荐,作为一线治疗药物。此外,新型非甾体类盐皮质激素受体拮抗剂(MRA),如非奈利酮,以及正在进行临床试验的Ocedurenone,为难治性高血压合并晚期CKD患者提供了新的治疗选择。同时,应避免让患者服用成分不明的"补肾"中成药,这类药物可能加重肾脏代谢负担,甚至导致药物性肾损伤。
结语
高血压合并 CKD 的管理已从 “单一器官治疗” 迈入 “心肾共管” 的全新阶段。临床医师需更新诊疗观念,将 CKD 筛查纳入高血压患者常规评估范畴,借助UACR与eGFR的联合检测,实现早期识别与精准分层。治疗策略应严格遵循指南推荐,优先选用具备心肾保护证据的药物,同时强化患者教育,规避不规范用药行为。
随着CKM概念的普及及更多临床研究的开展,心肾共病领域有望迎来更多诊疗突破。但现阶段最迫切的任务仍是提升筛查覆盖率、规范诊疗流程,推动 “心肾同治” 理念真正下沉基层,惠及广大患者。

参考文献
1.Global report on hypertension. The Race against a Silent Killer.
2.Rinschen MM, et al. Sci. Signal, 2019,10.1126/scisignal.aax9760.
3.KDiGo2012 Clinical Practice Guideline for the Evaluation and Management of Chronic Kidney Disease
4.Hara T, et al. Intern Med 2014:53(17):1775-81.
5.中华医学会肾脏病学分会专家组中华医学会肾脏病学分会专家组《中华肾脏病杂志》2023,39(01).
6.Wang LXu X,Zhang M,etal.JAMAInternalMedicine,2023,183(4):298-310.
7.Hong Z, et al. Int Urol Nephrol. 2021 Nov;53(11):2311-2319.
8.Klag MJ,et al.N Engl J Med.1996;334(1):13-8.
9.Peralta CA, et al.Arch InternMed.2012;172(1):41-47.
10.ESH. 2023 GUIDELINES. GENERAL ASPECTS.
11.OrtizA, etal. Eur Heart J. 2022.doi:10.1093/eurjpc/zwac186.
12.中国高血压防治指南修订委员会.中国心血管杂志.2019;24(01):24-56.
13.Heerspink HJL et al.NEngl J Med.2020;383:1436-1446.

我要留言