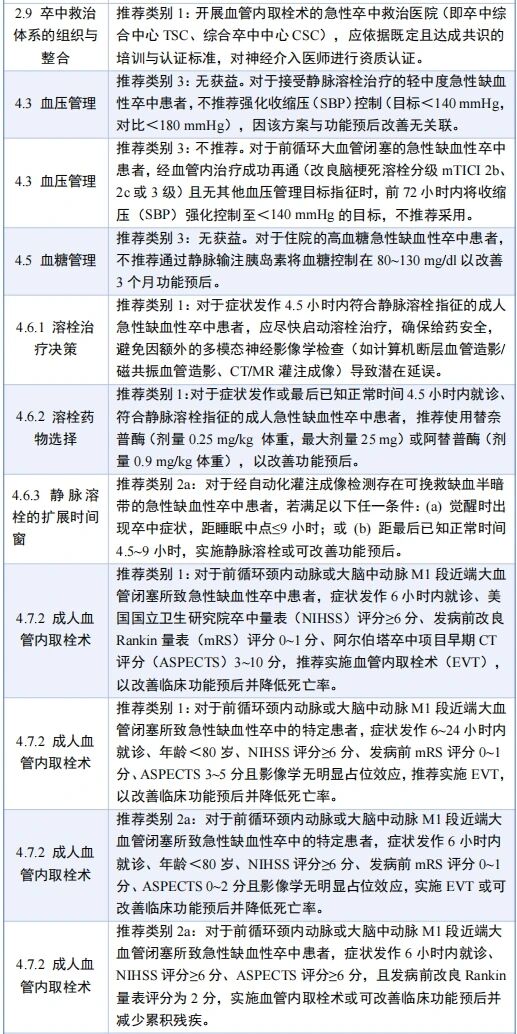
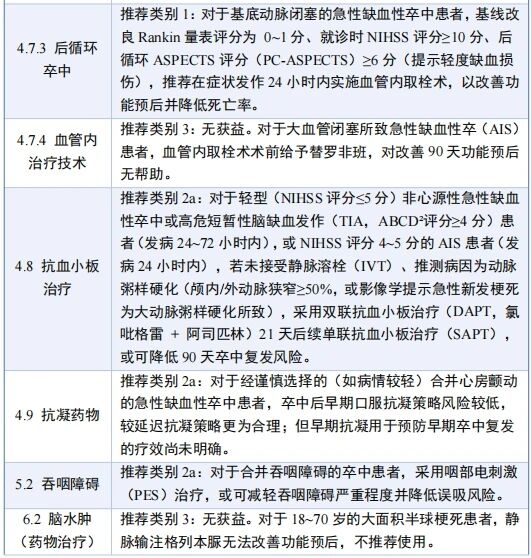
1月26日,美国心脏协会(AHA)/美国卒中协会(ASA)联合发布《2026年急性缺血性卒中患者早期管理指南》,本次指南的更新,旨在体现该领域研究证据的最新进展,对急性缺血性卒中(AIS)患者的院前评估、急性期治疗、院内并发症早期管理,以及早期二级预防措施的启动等全程管理环节提出指导建议。
指南结构
指南汇总了目前急性缺血性卒中诊疗领域可获取的最前沿、最全面的研究证据。核心更新内容包括:纳入溶栓药物选择与适用人群、血管内取栓术适用指征判定、高血糖及吞咽障碍管理的相关新证据;重点关注儿童急性缺血性卒中患者群体的诊疗问题;修订溶栓治疗禁忌证的判定原则。指南虽体现了急性缺血性卒中早期管理领域的重大进展,但同时也明确指出了当前该领域存在的知识空白,并强调亟需开展持续的相关研究,以进一步优化和完善急性缺血性卒中的治疗策略。
核心要点
1.移动卒中单元(MSU)可实现对适合溶栓的急性缺血性卒中患者的快速识别与溶栓治疗。近期多项研究证实,相较于传统急救医疗服务,移动卒中单元具备显著获益;基于其安全性和获益证据,本指南新增了移动卒中单元的临床应用相关推荐意见。
2. 院前阶段为疑似卒中患者确定合适的转运目的地仍是临床难题。既往指南推荐将患者转运至最近的具备溶栓能力的医疗机构。结合最新研究证据,指南提出:若当地缺乏运转顺畅的院内快速转运体系,应综合考量区域卒中医疗服务体系的特点,将患者直接转运至最近的具备血管内取栓术(EVT)能力的医院。
3. 静脉溶栓(IVT)是急性缺血性卒中患者的核心药物治疗手段。多项国际临床试验证实,替奈普酶与阿替普酶相比具有非劣效性,且存在潜在优势;因此本指南推荐,在发病4.5小时溶栓治疗时间窗内,可选用阿替普酶或替奈普酶进行静脉溶栓。此外,指南强调,对于发病4.5小时内存在致残性神经功能缺损的适合溶栓患者,无论美国国立卫生研究院卒中量表(NIHSS)评分如何,无需通过高级影像学检查筛选,均应尽快实施溶栓治疗。同时指南提出,对于起病时间不明或发病4.5~9小时的特定卒中患者,可依据高级影像学评估标准(如弥散加权成像-液体衰减反转恢复序列不匹配、灌注成像不匹配)实施超时间窗溶栓治疗。
4. 对于发病4.5小时内仅存在非致残性神经功能缺损(如孤立性感觉综合征)的患者,相关临床试验未证实溶栓治疗可为其带来获益,本指南推荐此类患者首选并采用双联抗血小板治疗。
5. 近期多项研究探讨了阿加曲班、依替巴肽等辅助抗栓药物与静脉溶栓联用的临床价值,结果均证实该联用方案无获益;因此本指南不推荐使用辅助抗栓药物以提升溶栓治疗的临床预后。
6. 多项随机对照试验已证实,血管内取栓术是合并大血管闭塞(LVO)的急性缺血性卒中患者的标准治疗方案。最新研究证据支持将该术式的适用人群拓展至既往被认为不适合接受取栓治疗的患者,具体而言,多项研究显示,经影像学检查证实存在大面积缺血核心区的部分卒中患者,接受血管内取栓术仍可获益。
7. 多项临床试验证实,与单纯药物治疗相比,血管内取栓术可显著改善患者的功能预后;因此本指南强烈推荐,对于症状发作24小时内就诊、美国国立卫生研究院卒中量表评分≥10 分的基底动脉闭塞患者,实施血管内取栓术。
8. 本指南首次纳入儿童急性缺血性卒中患者的介入治疗推荐意见。目前,院前及院内卒中诊疗流程在儿童患者中的适配性仍需大量研究完善,但专家共识及近期相关研究均强调,儿童卒中的早期识别至关重要,且部分儿童急性缺血性卒中患者接受血管内介入治疗具有安全性,亦存在潜在获益。本指南相关推荐意见为未来制定更细化的推荐方案奠定了基础,同时涵盖了儿童急性卒中诊疗的各关键阶段。
9. 相较于既往指南,本次指南对急性缺血性卒中患者的血糖管理策略进行了更新:不推荐将血糖强化控制在80~130 mg/dl的范围内,该方案无法改善患者的临床预后,还会增加严重低血糖的发生风险。
10. 多项新开展的临床试验评估了成人急性缺血性卒中患者接受静脉溶栓及血管内取栓术后的降压治疗疗效与安全性,新证据显示,更强化的降压方案既无法改善静脉溶栓患者的功能预后,还可能对血管内取栓术后患者造成不良影响。因此,即使患者实现完全再灌注(如脑梗死溶栓血流分级3级血流),本指南亦不推荐将收缩压强化降至140 mmHg以下。
核心新增重磅推荐
下表重点列出自上一版指南发布以来新增的、具有临床实践变革意义的代表性推荐意见,并非涵盖指南所有更新内容的完整清单。




我要留言