今天你测量腰围了吗?——比体重指数更关键的“早死”预警指标
编者按:肥胖增加早死风险已是共识,但如何精准评估肥胖风险,仍是临床面临的挑战。 人们习惯于用体重指数(BMI)来界定超重或肥胖,然而“肥胖悖论”的存在——部分BMI偏高者代谢健康,而部分BMI正常者却早早发生心血管事件——揭示了BMI的固有局限性。

近期发表于Diabetes, Obesity and Metabolism 的一项中国大型前瞻性队列研究,为破解这一困局提供了关键启示。该研究纳入16万例中国成年人,中位随访10.1年,结果发现:中心性肥胖(以腰臀比衡量)是比全身性肥胖(以BMI衡量)更关键的早死预测指标。尤其值得警惕的是,“BMI正常但中心性肥胖者”竟是全因早死风险最高的群体。
这一发现为临床实践变革与公共卫生政策制定提供了坚实的循证医学证据。对于临床,这意味着应将腰臀比纳入常规测量;对于公共卫生策略,应转向“减腰围”的精准干预;对于个人,当体重秤上的数字正常时,更需多问一句:“我的腰围达标吗?”
早死通常指发生在预期寿命之前的死亡,一般以75岁为界。 据世界卫生组织估计,2021年全球约有1800万例早死可归因于非传染性疾病,包括心血管疾病、糖尿病、癌症和慢性呼吸系统疾病。这一庞大的疾病负担,凸显了干预非传染性疾病危险因素的紧迫性。
肥胖是非传染性疾病的关键危险因素,与心血管代谢疾病及多种癌症的发生发展密切相关。世界肥胖联盟的最新预测显示,如果当前趋势持续,到2030年全球近50%的成年人口将受到超重或肥胖的影响。
长期以来,BMI作为衡量全身性肥胖的指标,在流行病学研究和临床实践中占据核心地位。然而,近年来的研究揭示了一个令人困惑的“肥胖悖论”:较高的BMI并不总是等同于较高的死亡风险,部分肥胖个体尽管BMI升高,但代谢指标正常,其心血管疾病风险并未显著增加。人们也因此提出了“代谢健康型肥胖”的概念。
事实上,BMI作为肥胖指标存在固有局限性:它无法区分脂肪和肌肉质量,也无法反映脂肪在体内的分布模式。一个肌肉发达的运动员和一个腹部脂肪堆积的久坐者,可能拥有相同的BMI,但其健康风险截然不同。国际学术界日益认识到,脂肪分布模式可能比脂肪总量更重要。
近年来有越来越多的研究聚焦于中心性肥胖(以腰围或腰臀比衡量)与健康结局的关联。而中国仍缺乏中心性肥胖与早死风险关联的大规模前瞻性证据。为了填补这一空白,研究者进行了一项大规模的队列研究,系统评估BMI和腰臀比对中国成年人早死风险的独立和联合影响。
研究基于中国心血管代谢疾病与癌症队列,纳入162 776例40~74岁中国成年人,中位随访10.1年。基线测量身高、体重、腰围、臀围,计算BMI和腰臀比(WHR)。全身性肥胖定义为BMI≥28 kg/m²,中心性肥胖定义为WHR≥0.95(男)/≥0.90(女)。主要结局为早死(75岁前死亡),包括CVD相关和非CVD相关早死。采用Cox比例风险模型评估肥胖指标与早死风险的关联,调整人口学特征、生活方式等混杂因素,并通过相互调整和交互作用分析BMI与WHR的独立及联合效应。
研究发现,BMI与全因早死、CVD相关早死、非CVD相关早死均呈显著非线性关联(图1)。
最低风险点:全因早死风险最低的BMI为25.22 kg/m²,高于中国人群正常体重上限(24 kg/m²)。
全身性肥胖(BMI≥28 kg/m²):CVD相关早死风险增加53%(HR: 1.53;95%CI: 1.30-1.82),但非CVD相关早死风险降低12%(HR: 0.88;95%CI: 0.79~0.99)。
超重(BMI 24~28 kg/m²):全因早死风险降低11%(HR: 0.89);非CVD早死风险降低19%(HR: 0.81),但与CVD相关早死无显著关联(HR: 1.10)。
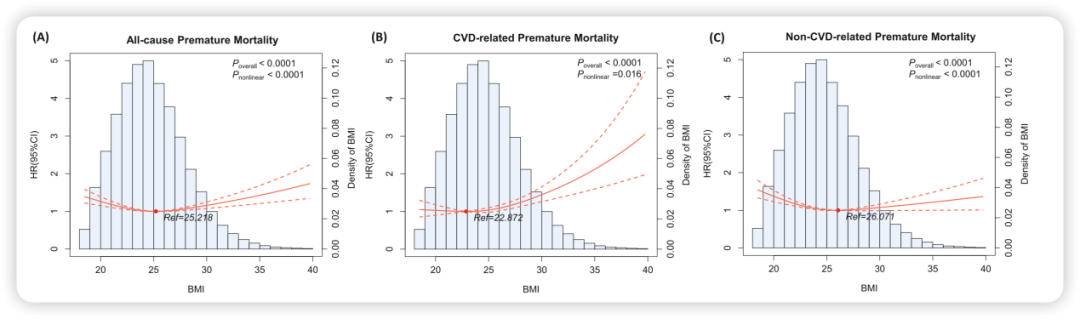
图1. BMI和全因、CVD、非CVD相关死亡的关联
对这一现象,研究者认为有几种可能。首先,低BMI人群可能存在更高的衰弱和营养不良患病率,尤其是在老年人中,体重偏低反而成为健康状况不佳的信号。其次,BMI本身无法区分脂肪和肌肉质量,较高的肌肉含量同样会推高BMI值,却对健康具有保护作用。再次,潜在疾病(如恶性肿瘤、慢性消耗性疾病)可导致体重下降,从而反向混淆了低BMI与死亡风险的关联。最后,可能存在未测量的混杂因素,如社会经济地位、体力活动水平等,这些因素同时影响体重和健康结局。
这些发现提示我们:仅凭BMI评估肥胖及其健康风险,可能会得出片面甚至误导性的结论。
与BMI不同,腰臀比(WHR)与早死风险呈现线性正相关。随着WHR升高,全因早死,尤其是CVD相关早死的风险持续攀升(图2)。与非肥胖人群相比,中心性肥胖(WHR≥0.95/0.90)人群:
全因早死风险增加20%(HR: 1.20;95%CI: 1.11~1.31);
CVD相关早死风险增加51%(HR: 1.51;95%CI: 1.29~1.77);
非CVD相关早死风险增加11%(HR: 1.11;95%CI: 1.01~1.22)。
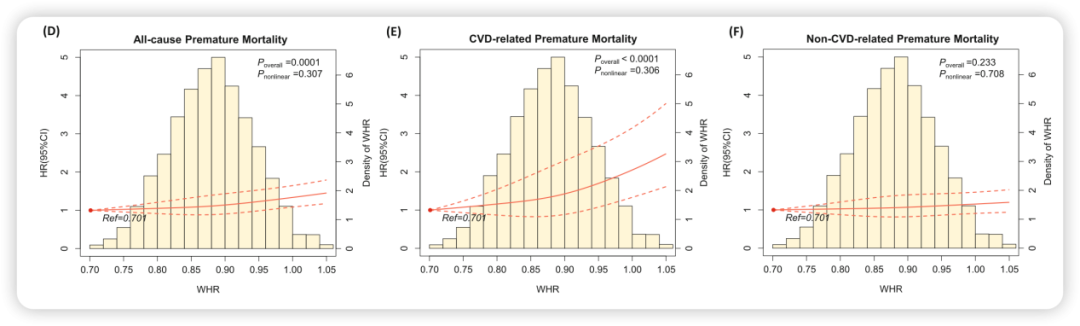
图2. WHR和全因、CVD、非CVD相关死亡的关联
在调整BMI后,中心性肥胖者全因早死风险增加24%(HR: 1.24),CVD相关早死风险增加40%(HR: 1.40)。这意味着,中心性肥胖对早死风险的影响是独立于全身肥胖程度的。无论患者的BMI是正常、超重还是肥胖,只要存在中心性肥胖,其早死风险都会显著升高。
研究对BMI和WHR对早死风险的交互作用进行了深入的分析, 以正常体重(18.5≤BMI<24)+正常WHR(<0.90/0.85)者为参照,结果发现:
全因早死风险最高的群体,是体重正常但中心性肥胖者(HR: 1.21;95%CI: 1.06~1.37);
CVD相关早死风险最高的群体,是全身性肥胖+中心性肥胖者(HR: 1.89;95%CI: 1.50~2.39);
全身性肥胖但WHR正常者,早死风险并未显著增加(HR: 0.87;95%CI: 0.69~1.10)。
该研究最重要的贡献在于揭示:脂肪的分布模式比脂肪总量更能预测早死风险。 这一发现打破了“BMI正常=低风险”的惯性思维,提示内脏脂肪对健康构成的实质性威胁。这为临床实践变革和公共卫生政策的制定提供了充足的循证医学证据。
在肥胖评估方面,临床医生应养成常规测量腰围和臀围、计算腰臀比的习惯。仅凭BMI判断肥胖,可能导致大量“正常体重中心性肥胖”患者被漏诊,错失早期干预时机。事实上,2025年NICE临床指南、AHA/ACC/TOS肥胖管理指南均建议,对于BMI低于35 kg/m²的成年人,应测量腰围或腰臀比以评估中心性肥胖。本研究为中国人群提供了本土化证据,支持这一建议的普适性。
在心血管风险评估方面,现有模型多依赖BMI。本研究提示,纳入腰臀比可能提高模型的预测效能,从而实现更精准的风险分层。
本研究为“肥胖管理的核心应是脂肪分布优化,而非单纯的体重达标”这一理念提供了充分证据。从公共卫生视角,可从以下方面优化策略:
首先,将腰臀比纳入年度体检常规项目。这一低成本、易操作的筛查手段,有望识别出大量“正常体重中心性肥胖”的高危人群。
其次,推动公众健康教育从“减重”转向“减腰围”。即使是体重正常者,若腰臀比升高(男性≥0.90,女性≥0.85),也应积极干预。有效策略包括:有氧运动配合力量训练以减少内脏脂肪、饮食控制关注膳食结构、行为干预强调减少久坐。
再次,优化肥胖相关疾病负担的估算方法。公共卫生监测体系应同时考虑全身性肥胖和中心性肥胖,仅基于BMI的估算可能低估中心性肥胖带来的健康风险。
这项基于16万中国成年人长达10年随访数据的研究,揭示了一个常被忽视的健康真相:腰臀比所反映的中心性肥胖,比体重指数更能预警早死风险。尤其值得警惕的是,体重正常但腰臀比升高者,其全因早死风险最高,却恰恰是当前筛查体系中最易被漏诊的群体。
这一发现对临床实践提出了明确要求:超越BMI的单一视角,将腰围和臀围测量纳入常规评估。对公众健康而言,这意味着健康教育需要从泛化的“减重”转向精准的“减腰围”。体重秤上的数字正常,不等于代谢健康;腰间的尺寸,同样关乎生死。
面对日益严峻的肥胖流行形势,重新审视我们的评估指标、干预重点和筛查策略,已是当务之急。当我们下一次面对一位BMI正常的患者时,不妨多问一句:“您的腰围是多少?”——这个简单的问题,或许正是打开精准防控之门的钥匙。
参考文献:
Hu, Chunyan et al. “Associations of general and central obesity with risk of premature mortality among Chinese adults: A nationwide prospective cohort study.” Diabetes, obesity & metabolism vol. 28,1 (2026): 663-674. doi:10.1111/dom.70249

(来源:《减重时讯》编辑部)

我要留言