编者按:血压降得越低越好吗?这个问题困扰了心血管医生几十年。
SPRINT研究说:无糖尿病患者,<120 mmHg更好!
ACCORD研究说:糖尿病患者,不推荐常规降到<120 mmHg。
2023年ESH指南说:大部分患者先降到130 mmHg再说。
2024年ESC指南说:能耐受就降到120 mmHg。
——到底听谁的?
近期,著名期刊BMJ Medicine发表了一项重磅荟萃分析,直接对比了120 mmHg和130 mmHg这两个最主流的强化降压目标。结果既让人意外,又发人深省:两个目标对心血管的保护作用差不多,但肾脏安全性完全不同。

指南"打架",医生犯难:最佳降压目标悬而未决
高血压是全球心血管疾病和慢性肾脏病的首要可干预危险因素,降低血压的益处毋庸置疑,但“降到多少”始终悬而未决——目标太高则心血管保护不足,目标太低又可能带来肾脏损伤、低血压、晕厥等风险。最令人纠结的是高风险患者:糖尿病患者、卒中病史患者、慢性肾脏病人群,他们的最佳目标到底是多少?
近期临床试验结果相互矛盾,有的支持<120 mmHg,有的支持<130 mmHg,导致国际指南也各执一词:
2023年ESH指南建议大部分患者先降至<140 mmHg,耐受良好者可降至<130 mmHg;
2024年ESC指南则推荐能耐受的患者将收缩压降至120-129 mmHg;
KDIGO 2021提出慢性肾脏病患者目标<120 mmHg;
而WHO 2022建议所有高血压患者目标<140/90 mmHg,高风险患者可考虑<130/80 mmHg。
简单说:指南“打架”,医生犯难——到底该听谁的?
核心发现:心脏获益“旗鼓相当”,肾脏风险“大不相同”
为明确高危人群的最佳降压目标,研究者开展了一项荟萃分析,纳入 18 项随机对照试验,共涉及 60 629 例受试者 。该研究直接对比了两种强化收缩压目标(<120 mmHg与<130 mmHg)相对常规治疗的有效性与安全性 。结果显示,两种目标对心肌梗死、卒中及心血管死亡等主要不良心血管事件具有相似的保护效能 ;然而,<120 mmHg目标显著增加了低血压、心动过缓及肾功能受损的风险 。
强化组的主要不良心血管事件(包括心肌梗死、卒中、心力衰竭)的整体风险降低18%(HR 0.82,95%CI:0.78~0.87)(图1)。分层分析显示:
<120 mmHg目标:风险降低16%(HR 0.84);
<130 mmHg目标:风险降低31%(HR 0.69)。
值得注意的是,虽然<130 mmHg组的风险降低值看似更低,但亚组差异检验显示两者无统计学差异(交互作用P>0.05)。这意味着从心血管保护角度看,<120 mmHg并不优于<130 mmHg。
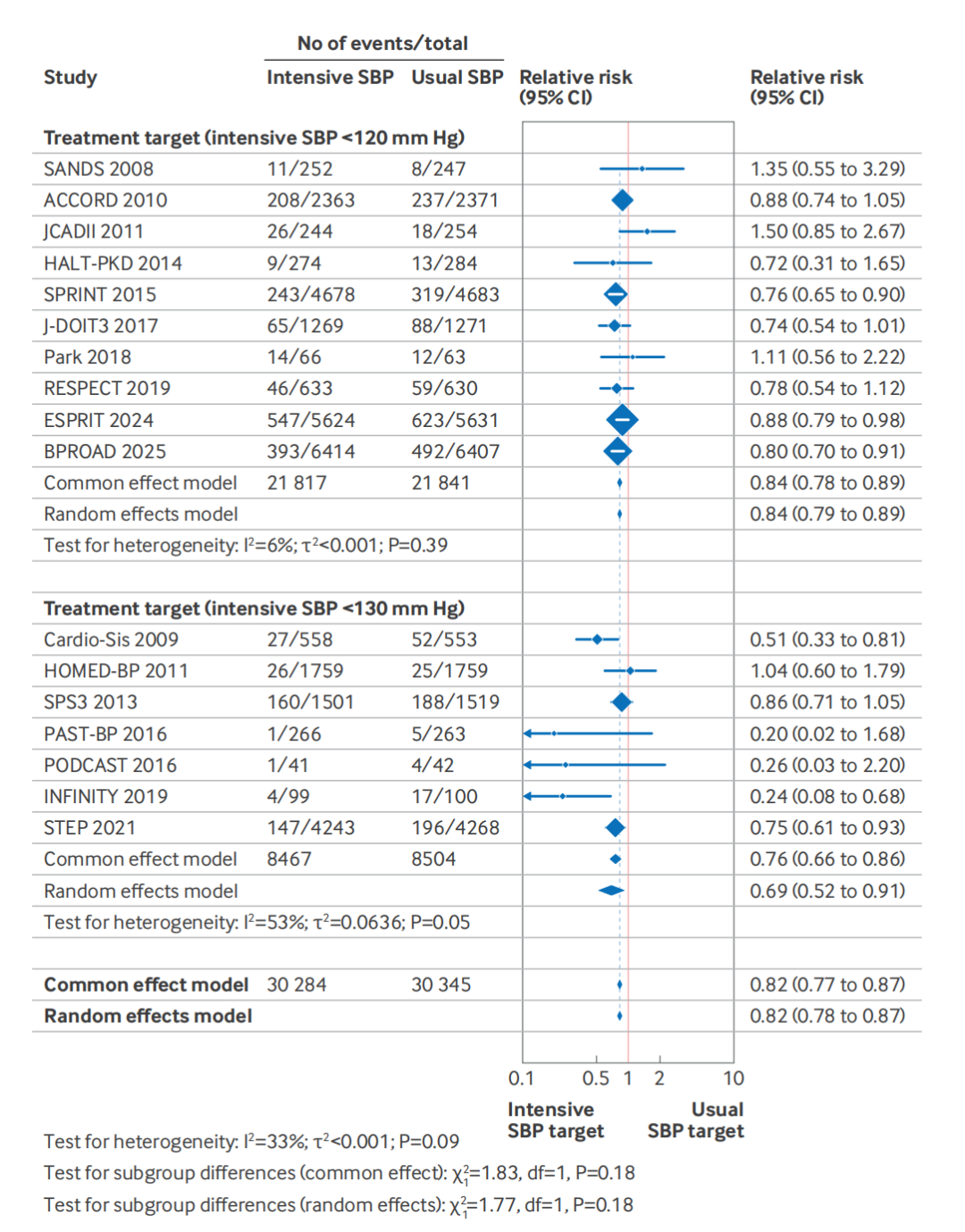
图 1:强化降压与常规降压目标对主要不良心血管事件(MACE)风险影响的森林图
心肌梗死风险降低16%;
卒中风险降低20%;
心力衰竭风险降低25%。
这是本研究最核心的警示。
强化降压呈现出“双重面孔”:一方面保护微血管(减少白蛋白尿),另一方面却损伤大血管/血流动力学(导致eGFR显著下降)。
白蛋白尿:降低16%(仅<120 mmHg组) 。
复合肾脏结局(包括eGFR下降≥50%或进展至终末期肾病):整体风险增加40%(HR 1.40,95%CI:1.01~1.94)。
风险梯度明显:<120 mmHg目标导致的肾功能受损风险显著高于<130 mmHg目标(交互作用P=0.001)。这意味着,追求更低血压的患者,需要承受更高的肾脏损伤代价。
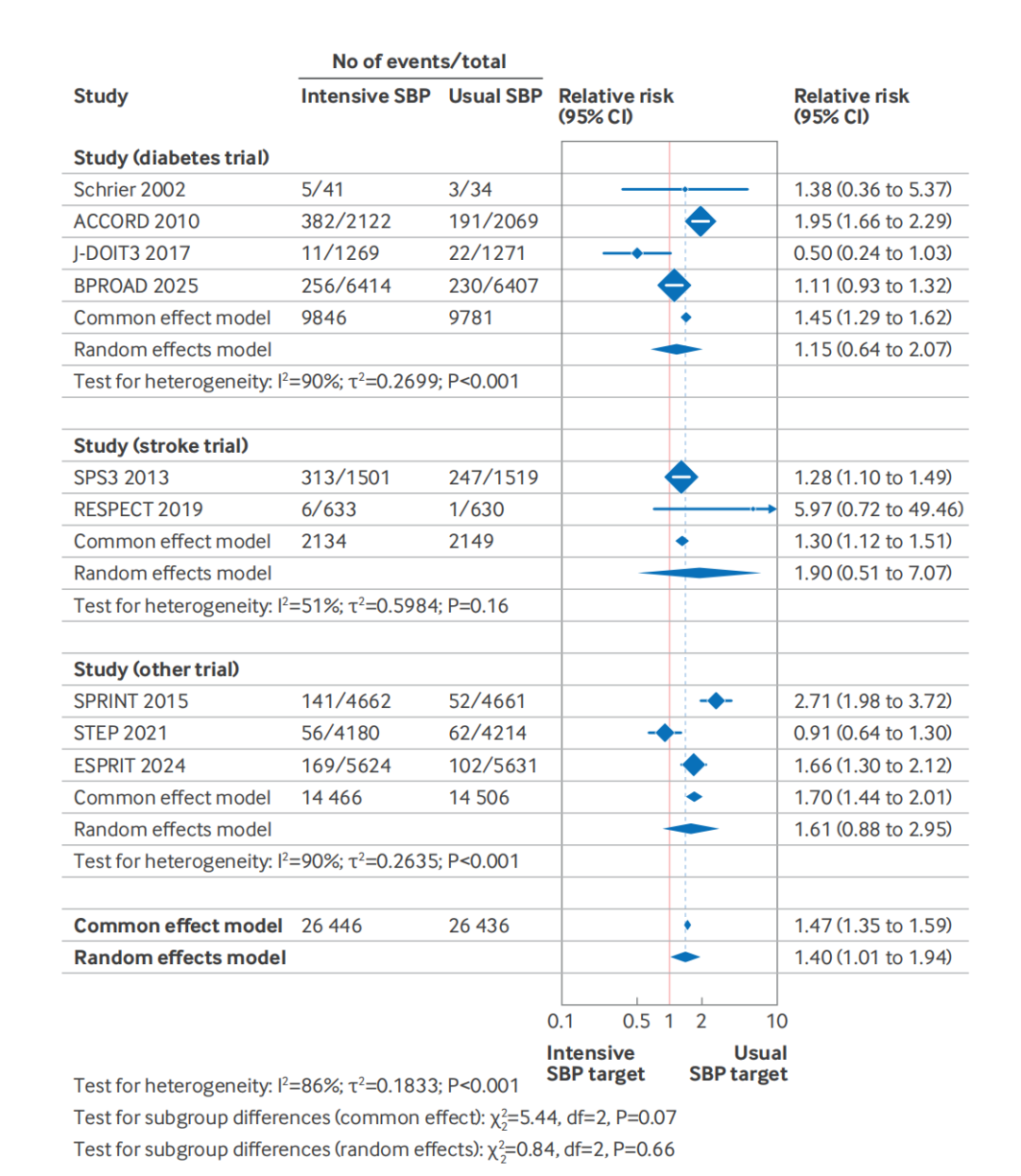
图 2:强化降压与常规降压目标对复合肾脏结局风险影响的森林图
虽然研究并未发现强化治疗和终末期肾病显著增加有关,但不足以解除警惕。研究者认为,大多数试验随访时间有限(3~5年),不足以观察到终末期肾病事件,而eGFR下降≥50%是终末期肾病的公认强预测因子,在试验时间窗内更敏感。
除外肾脏风险,强化降压(尤其是<120 mmHg)带来的其他安全性风险也不容忽视,且呈现明显的剂量-反应关系。数据显示:
整体强化组低血压风险增加124%,而<120 mmHg组更是高达226%,远高于<130 mmHg组的32%;
晕厥风险整体增加52%,<120 mmHg组增加50%,<130 mmHg组增加88%,两组没有统计学差异;
电解质异常整体增加22%,主要体现在<120 mmHg组;
心动过缓在整体强化组无显著增加,但<120 mmHg组单独分析显示风险增加113%。
这些结果意味着,追求更低血压的患者,不仅要承受肾脏损伤的风险,还要面对低血压、晕厥等日常生活中的安全隐患——这些不良事件直接影响患者的生活质量和治疗依从性,甚至可能引发跌倒等严重后果。
精准医疗:给医生的三项“定制化”建议
基于本研究的核心发现,研究者指出,降压治疗不应“一刀切”,而应采取个性化的风险评估策略,为不同患者选择最合适的目标值:
对于大多数高危患者,尤其是已经患有或面临慢性肾病风险的人群,130 mmHg是一个更稳健的目标。这一水平能在提供充足心血管保护的同时,最大限度地降低肾脏损伤和安全事件的风险,是实现获益-风险平衡的最佳“折中点”。
更严格的120 mmHg目标不建议普遍使用,仅可考虑以下两类特定人群:
心血管风险极高但肾脏基础良好的患者(如年轻、eGFR正常、无白蛋白尿的高危人群);
以减少尿蛋白为首要临床目标的患者(如早期糖尿病肾病,需最大限度延缓微血管损伤)。在这类患者中使用120 mmHg目标时,仍需密切监测不良反应。
无论选择何种目标,在强化降压过程中都必须严密监测肾功能(eGFR、尿白蛋白)及电解质,同时警惕体位性低血压的临床症状。唯有通过定期随访和动态调整,才能防止“过度降压”适得其反,真正实现个体化治疗的临床价值。
参考文献
Zhang Y, et al. Outcome specific optimal systolic blood pressure targets in high risk patients, balancing cardiovascular benefits, renal risks, and cancer prevention: meta-analysis of randomised controlled trials. *BMJ Med*. 2026;5:e001791. doi:10.1136/bmjmedicine-2025-001791

(来源:《心肾代谢时讯》编辑部)

我要留言