编者按:
世间万物,皆存相对。在心血管疾病领域,当全球目光都聚焦于“高血压”这一庞大群体时,其对立面——“低血压”,却长期处于被边缘化甚至被遗忘的角落,成为血压认识中一个易被忽视的盲区。
低血压仅仅是一种无关紧要的“体质”吗?它是否会引发严重的临床终点事件?面对低血压人群,临床医生该如何破局?本期,中南大学湘雅医院心内科杨天伦教授将带您重新认识这一被忽视的疾病——原发性低血压,深入探讨其流行病学特征、发病机制、潜在严重危害及最新诊疗趋势。

一、临床盲区:被遗忘的原发性低血压
在临床诊疗中,我们时常遇到这样一类患者:他们辗转于各大科室,却始终未能明确病因。不妨来看这例患者,是否让你觉得似曾相识?
1
病例详情:
患者,女,23岁。因“反复眩晕、易疲倦3年,加重2周”就诊。
3年来,患者多次行脑电图、头部CT、24小时动态心电图、心脏及颈部血管彩超、甲状腺功能等检查均未见异常。曾被诊断为“神经官能症”,但未予治疗,症状无缓解。近期症状加重,活动后头晕加剧,偶有视物模糊,伴心悸、疲劳乏力、口干。既往无高血压、冠心病、糖尿病及贫血史。
2
体格检查:
体型瘦小,血压80/55 mmHg,心率90次/分,律齐,听诊心音尚可,未闻及病理性杂音,余未有明显异常。
3
辅助检查:
24小时动态血压监测显示,24h平均血压为85/55 mmHg。
面对这样的患者,临床诊断往往陷入困境:低血压究竟算不算一种疾病?是原发性还是继发性?
早在20世纪80年代,英国学者Pemberton教授便已发现,低血压会对人们的日常生活与工作造成显著影响[1]。此后,原发性低血压被明确定义为以下三点:(1)非同日三次测量血压,收缩压<90 mmHg且/或舒张压<60 mmHg;(2)可能伴随易疲劳、头晕、心脏不适等相关症状;(3)需排除由其他病理性因素引发的继发性低血压及直立性低血压。
二、流行病学:中国超6000万人的隐秘角落
原发性低血压并不罕见。流行病学数据显示,中国原发性低血压的患病率为2.1%,其中女性达3.2%,男性为1.1%——低血压人群已超6000万!从人群分布特征来看,女性、低体重人群及低龄人群是低血压的绝对易患人群[2]。2008年湖南地区的流行病学调查显示,该地区总患病率高达5.82%(男性3.74%,女性7.69%),这提示地域差异或许也会对患病率产生一定影响(见图1)[3]。
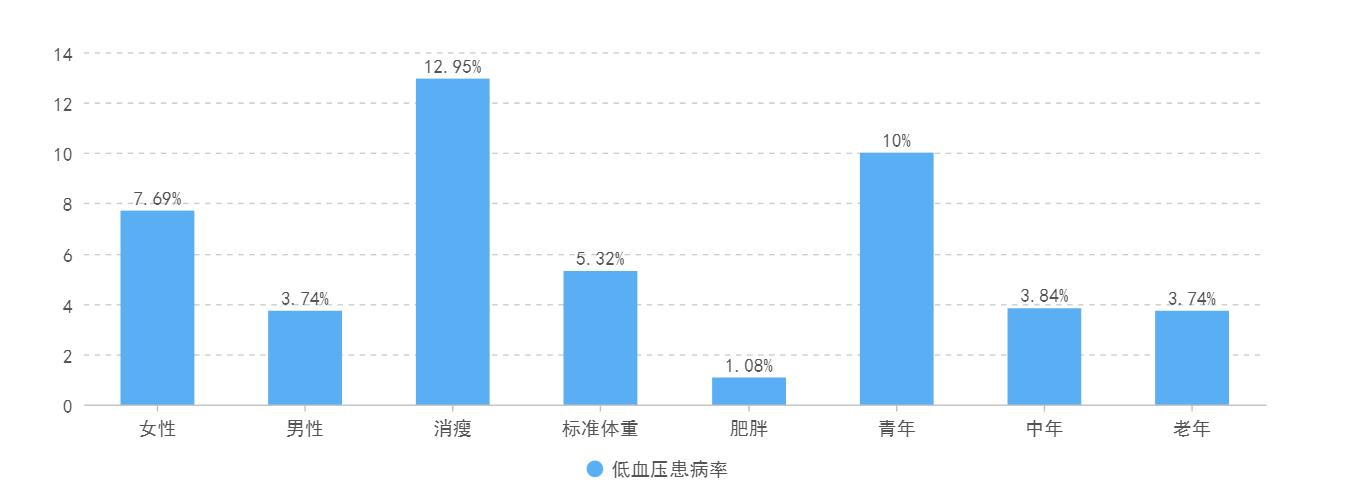
图1. 湖南人群原发性低血压患病状况
三、探寻根源:原发性低血压的发病机制
为什么会出现原发性低血压?其机制错综复杂,具体包括:
1. 神经-体液机制:外界不良因素(如焦虑、紧张等)会影响大脑皮质活动,导致中枢神经细胞张力障碍,引起交感神经系统兴奋性下降,副交感神经系统兴奋性上升,进而导致心血管系统(如血管上α受体和β受体增多等)发生改变,最终引起血压下降。
2. 分子基因机制:基因层面的异常是原发性低血压的重要推手。目前发现的机制包括:氧化氮合酶(eNOS)基因过度表达,导致体内一氧化氮(NO)水平升高,引起血管过度舒张。离子通道基因异常,如SLC12A3基因(钠氯离子通道)变异。自主神经系统调节基因、血管调节基因以及肾素-血管紧张素-醛固酮系统(RAAS)相关基因发生异常。
3. 其他综合因素:包括内分泌功能失调、血管弹性改变、心脏收缩功能减弱,以及营养物质(如维生素B、维生素C等)的缺乏。
四、临床表现:心脑供血不足的连锁反应
低血压的核心病理生理特征,在于血液循环的减缓与组织灌注的不足。血流速度的减慢,不仅易诱发血栓形成与血管堵塞,更会造成心脑供血严重不足,进而加重心脏与大脑的负荷。低血压患者常有多种临床表现,具体包括:
(1)疲乏无力:患者常感精神萎靡、四肢酸软;休息后虽能短暂缓解,却极易复发。这或许与神经系统功能紊乱致使肌肉收缩不协调、肌力被不当消耗有关。
(2)头晕头痛:久坐或久蹲后起身时,易出现眩晕甚至晕厥,此症状与脑灌注不足直接相关。
(3)心前区隐痛或不适:多见于40岁以上人群,常于休息、体力劳作或紧张脑力活动时发作,与冠脉供血不足引发的心肌缺血缺氧密切相关。
(4)神经传导障碍:会干扰神经传导的正常运作,患者可出现手脚麻木、刺痛等异常感觉,严重时甚至可能引发瘫痪。
(5)其他症状:还包括视物模糊、记忆力减退、睡眠障碍、内分泌功能减退及免疫力下降等。
不仅如此,越来越多的循证医学证据显示,低血压与动脉粥样硬化、认知障碍及痴呆、抑郁症及消极心理等多种严重疾病和不良预后存在密切关联。英国一项针对超41万名75岁以上高龄老人的病历分析显示:对于虚弱老人而言,低血压会使其后10年内的全因死亡率显著升高,较血压正常者高出62%;而在85岁以上老人中,高血压反而与较低的死亡率相关[4]。
五、诊疗策略:原发性低血压的精准诊疗与综合管理
面对低血压人群,临床应采取“分层精准管理”策略:无症状/体质性人群以生活方式干预为主,不盲目用药;症状性(头晕厥)人群采用非药物与小剂量药物联合;难治性人群则需评估神经调控与中医整合治疗。
1
非药物治疗:是基础,亦是核心
容量与体位管理:每日饮水1.5~2升,钠摄入量控制在5~8克(心衰或高血压患者需遵医嘱评估调整),建议少量多次饮水;体位调整遵循“3个30秒”原则——从卧位转为坐位、再从坐位转为站位时各停留30秒,夜间睡眠时床头抬高15~30度。
物理加压干预:穿戴15~30 mmHg梯度弹力袜并配合腹带,可减少下肢淤血,使立位血压提升5~15 mmHg。
运动训练方案:采用抗阻训练与有氧运动相结合的方式(每周3次深蹲或弹力带训练,搭配快走或太极),坚持6~8周可显著提升心输出量;针对慢性体位性低血压,可开展渐进式倾斜训练。
睡眠及生活方式调整:避免熬夜与过量饮酒,保持规律作息以改善自主神经节律。
2
药物治疗:精准化、新靶点
经典药物:米多君(α1受体激动剂)是体位性或症状性低血压的首选药物,建议从小剂量(2.5mg,每日三次)起始,并监测卧位血压;氟氢可的松(盐皮质激素)以扩容为主要作用,推荐低剂量(0.05~0.1 mg/日)联合限水方案,可降低水肿及低钾血症风险;屈昔多巴(去甲肾上腺素前体)是神经源性低血压的优选药物,且副作用更为温和。
新药与新机制:米多君缓释剂型目前正处于国内临床试验阶段,每日给药1~2次,可实现平稳升压,减少血压的峰谷波动;血管紧张素Ⅱ受体激动剂(如Selepressin)用于重症或难治性低血压的探索性治疗,可选择性收缩血管且不影响心率,但仅限院内短期使用;靶向自主神经药物:低剂量PDE5抑制剂(如西地那非)可用于血管过度舒张型低血压(需严格监测)。
其他药物:包括氢化可的松、奥曲肽(可收缩内脏血管)、麦角胺、麻黄碱、吲哚美辛及L-DOPs等,需根据具体病理机制在专科医生指导下使用。
3
中医治疗
中药对气阴两虚型低血压具有改善作用,其作用机制与抗氧化、改善血管内皮功能及调节自主神经密切相关。经典方剂包括:生脉散合桂术甘汤、补中益气归脾汤、升陷汤、杨氏方剂。核心药材有:人参、黄芪、甘草等。针灸治疗方面,针刺百会、足三里、内关穴不仅可即时使血压升高5~10 mmHg,还能长期提升症状的稳定性。
结语
原发性低血压绝非无关痛痒的“小毛病”,它长期处于血压认识的盲区,却与认知下降、抑郁症、心血管事件及全因死亡率密切相关。打破认知盲区,掌握原发性低血压的诊断与治疗方法,做好长期预后随访与分层精准管理,是我们每一位临床医务工作者义不容辞的责任。
专家简介:
杨天伦教授
中南大学湘雅医院
主任医师、教授、医学博士、博士生导师
湖南省心脏康复中心联盟主席
第二届亚洲心脏病学会理事
曾任中国生物医学工程学会体外反搏分会副主任委员
曾任中国医师协会心血管内科医师分会常务委员
曾任中国医师协会高血压专业委员会副主任委员
第九届、第十届中华医学会心血管病专业委员会常务委员、代谢学组组长
中国医师协会中西医结合分会心血管病专业委员会副主任委员
卫生部海峡两岸心血管专业委员会副主任委员
中华医学会湖南分会心血管专业委员会荣誉主任委员
担任《中华心血管病》、《中华高血压》、《JACC中文版》、《中国介入心脏病学》等杂志编委
参考文献:
1.Pemberton J. BMJ. 1989 Mar 11;298(6674):660-2.
2.琚腊红,等.卫生研究,2019,48(06):869-875.
3.周嫔婷,等.医学临床研究,2008,(09):1648-1650.
4.Masoli JAH, et al. Age Ageing. 2020 Aug 24;49(5):807-813.

我要留言